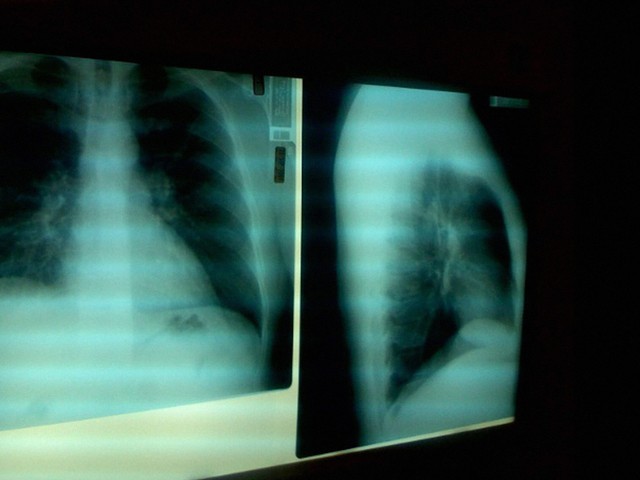
Число погибших от заболевания COVID-2019, вызванного новым коронавирусом SARS-CoV-2, превысило семь тысяч человек во всем мире. Как правило, все эти люди умирали от симптомов пневмонии — острого респираторного заболевания, известного уже почти два столетия. О том, что такое пневмония, какой она бывает, как протекает и чем именно угрожает организму, по просьбе N + 1 рассказал пульмонолог Василий Штабницкий.
Какие вообще бывают пневмонии?
«Классическая», или бактериальная, пневмония была научно описана еще в XIX веке, и примерно тогда же были выделены первые известные возбудители — пневмококки. При такой пневмонии — ее называют еще «типичная пневмония» — инфекция в нижних дыхательных путях провоцирует воспаление и накопление жидкости в альвеолах, формируется экссудат, и возникает дыхательная недостаточность.
Ближе к середине ХХ века описали атипичную пневмонию, которую могут провоцировать многие возбудители — хламидии, микоплазмы, легионеллы и вирусы. Она не дает характерной для «классики» клинической картины, может не сопровождаться высокой температурой, хрипами, мокротой с кровью. В ее течении могут преобладать общие признаки интоксикации и сухой кашель. На рентгенограммах, как правило, виден только нечеткий инфильтрат.
Среди медиков началась дискуссия, которая продолжается до сих пор, по вопросу о том, может ли вирус вызывать пневмонию. Классический механизм пневмонии связан с определенными свойствами бактерий, с выделяемыми ими веществами и с иммунным ответом, который они провоцируют. На этом фоне вирусы либо вообще не вызывают пневмонию, либо, если вызывают, то атипичную.
Пневмонию этого типа можно называть интерстициальной, поскольку жидкость образуется не в альвеолах, а в интерстиции, то есть в соединительнотканном пространстве между ними. Это и способствует формированию неспецифической картины, когда в альвеолах «все хорошо». Такое воспаление можно увидеть только с помощью компьютерной томограммы — там видно так называемое «матовое стекло» или какой-то другой интерстициальный рисунок.
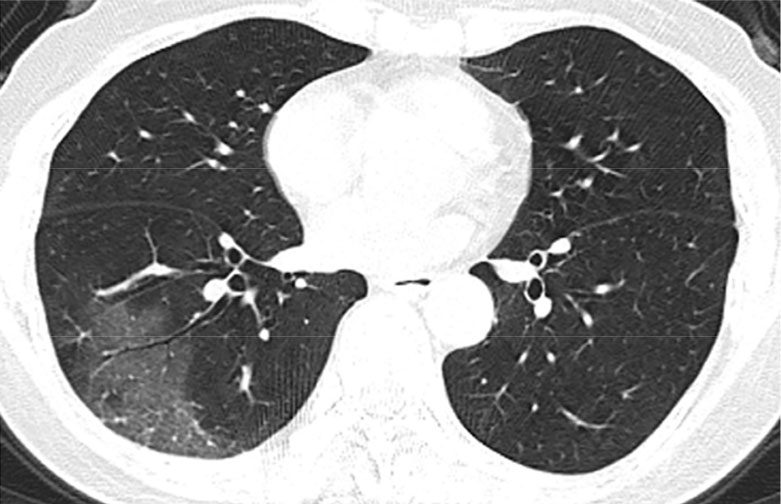
Серая область на снимке копьютерной томограммы в левой нижней области — так называемое «матовое стекло», возникшее в результате заболевания COVID-2019 / Department of Radiology, University of Michigan Health System
Вспышка тяжелого острого респираторного синдрома (ТОРС, SARS) в начале 2000-х годов, а затем пандемия гриппа H1N1 в 2009-10 годах стали причиной смерти множества заболевших. Люди умирали от того, что называли вирусной пневмонией, а в некоторых случаях от острого респираторного дистресс-синдрома (ОРДС).
А что это за синдром?
ОРДС — неспецифическое повреждение легких, которое может развиваться в ответ на различные стимулы — на инфекцию, на травму, на ингаляцию какого-нибудь вещества, например отравляющего газа, скажем, хлора, применявшегося в Первую мировую войну.
Чтобы объяснить его воздействие, надо рассказать о структуре легких. Это система, переносящая кислород из воздуха в жидкость, то есть в кровь. Нужно загнать кислород в водную среду, и в то же время не дать жидкости заполнить альвеолы. Для этого в легких есть структуры — эндотелий и альвеолярно-капиллярная мембрана, сдерживающие жидкость от перехода в альвеолы.
При ОРДС эти структуры начинают разрушаться, перестают сдерживать жидкость, и она тут же, по градиенту давления, заполняет альвеолы. Формируется так называемый некардиогенный отек легких.
Острый респираторный дистресс-синдром (ОРДС)
При ОРДС развивается обширное воспаление легких, на фоне которого возникает тяжелая дыхательная недостаточность. Это состояние появляется не только при легочных патологиях, оно может быть следствием многих угрожающих жизни состояний.
К состояниям, которые оказывают прямое повреждающее действие на легкие, относят пневмонии, травмы легких. При них нарушается целостность эпителия бронхов и альвеол. Это способствует закупорке бронхов, спадению участков легкого, развитию отека легких (альвеолярного и интерстициального).
Наиболее распространенные состояния, при которых легкие поражаются опосредованно, — тяжелые инфекции (сепсис, перитонит), острый панкреатит, тяжелые травмы, массивные переливания крови. При них повреждается эпителий легочных капилляров, что приводит к выходу плазмы и клеток крови в интерстиций. В результате этого межальвеолярные перегородки становятся толще, газообмен затрудняется. В дальнейшем развиваются тяжелые нарушения в микроциркуляции легких, жидкость выходит в альвеолы.
К симптомам ОРДС относят чувство нехватки воздуха, частое хрипящее дыхание, синюшность, тахикардия, артериальная гипертензия, к ним часто присоединяются тревожность и возбуждение. ОРДС развивается в течение нескольких часов или дней после воздействия повреждающего фактора. Обычно он сопровождается нарушением работы других органов (полиорганной недостаточностью).
Какую-то роль при этом играет непосредственно повреждающее действие вируса. Он, судя по всему, размножается в альвеолярном эпителии, и зараженные клетки перестают исполнять свою функцию. Кроме того, в клетках включается апоптоз, запрограммированная клеточная смерть, они могут разрушаться макрофагами.
Но очень важную роль играет и иммунный ответ организма. Вирус не просто размножается в клетках, он оставляет на поверхности клетки свой антиген. По этому антигену клетки иммунной системы опознают ее как больную. Здесь важна и массивность поражения клеток вирусам, а также, может быть, отсутствие каких-то других, более прицельных инструментов иммунитета. Когда более прицельный иммунитет не работает, включается «тяжелая артиллерия», помогающая вирусу уничтожить легкие.
Это не значит, что, если мы выключим иммунитет, у пациента все будет хорошо, и это не значит, что, допустим, лица с иммунодефицитом не пострадают от такой тяжелой вирусной пневмонии. Но, в целом, механизм связан в основном именно с иммунным ответом.
Так происходит не только в случае пневмонии, но и, например, при сепсисе и септическом шоке. На тяжесть состояния человека может влиять не только заражение крови бактериями, но обратный иммунный ответ нашего организма.
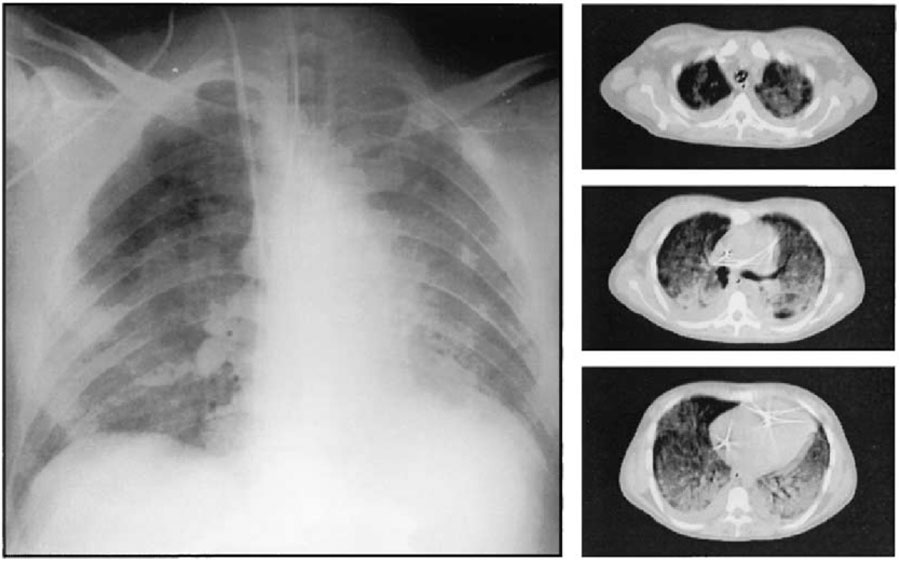
ОРДС при сепсисе на снимке легких, полученных с помощью компьютерной томограммы / Paolo Pelosi / Università degli Studi di Genova
Теперь, если можно, объясните пошагово: вот в дыхательную систему попадают бактерии и начинают там размножаться, а дальше?
Бактерии попадают в легкие и продолжают там размножаться. Внутри альвеол в легких есть так называемые альвеолярные макрофаги. Они получают бактерию, разрушают ее и выставляют ее антигены для других иммунных клеток, которые начинают их изучать, и одновременно выбрасывают массу медиаторов, привлекающих другие клетки.
В очаг воспаления приходят другие макрофаги, туда приходят нейтрофилы — это уже «атомное оружие» иммунной системы, уничтожающее все под ноль. В очаг воспаления приходят В- и Т-лимфоциты. В-лимфоциты вырабатывают иммуноглобулины, которые связываются с антигенами бактерий, что способствует привлечению других иммунных клеток для атаки. Роль Т-клеток здесь немного меньше, они способны уничтожать напрямую бактерии.
Бактерии разрушаются, высвобождаются токсические вещества, и это ведет к повышению температуры. Активируется система арахидоновой кислоты, образуются простогландины, что увеличивает приток крови к месту воспаления, увеличивается скорость биохимических реакций. Дальше, если организм силен, то он уничтожает это все сам и не позволяет инфекции разпространиться.
Если организм не силен, бактерии могут размножиться и перейти в другие органы. Может развиться сепсис: это состояние, при котором бактерии попадают в кровь. Массивный выброс каких-то бактериальных токсинов может привести к развитию системной реакции: к развитию гипотензии, шока.
Так работает пневмония, спровоцированная бактериальной инфекцией. Но примерно таков же механизм и в случае с вирусами. Однако по сравнению с бактерией вирус более генерализованный, он поражает многие ткани, и с вирусами сложнее бороться, у них нет клеточной стенки, которую можно разрушить.
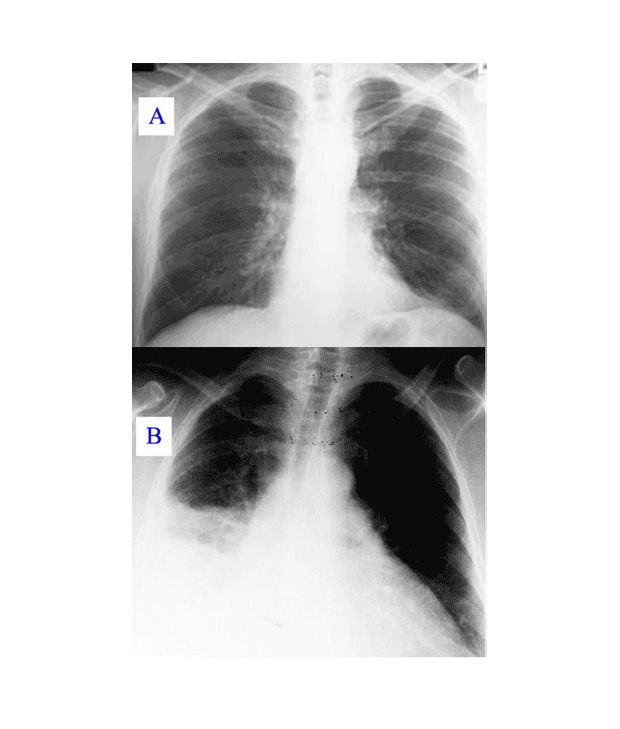
Вверху — здоровые легкие, внизу — пораженные «классической пневмонией»
Вирус постоянно заражает новые клетки, и они сами становятся источником нового вируса. Поэтому здесь работают несколько другие механизмы иммунитета — как раз Т-клетки, макрофаги, антитела.
Верно ли, что при тяжелой пневмонии легкие перестают насыщать кровь кислородом и человек умирает от удушья?
В случае с бактериальной пневмонией разрушаются структуры, альвеолы заполняются инфильтратом, содержащим остатки клеток, бактерии, клетки иммунной системы. По сути, легкое превращается в заполненную жидкостью губку. Чем большую часть легкого занимает инфильтрат, тем хуже человек дышит. В какой-то момент у него просто формируется критическая дыхательная недостаточность.
Этому может сопутствовать нарушение сердечной деятельности, может сформироваться отек мозга. Но неизбежно и снижение концентрации кислорода в крови, и она может упасть до уровня, не совместимого с жизнью.
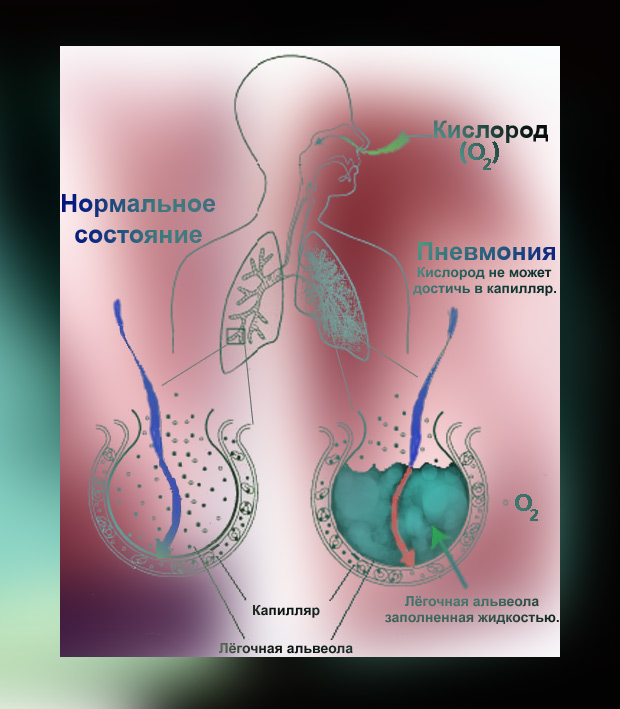
Схема, демонстрирующая проникновение инфильтрата в альвеолу при пневмонии
И этот процесс можно остановить антибиотиками?
Да, препаратами, уничтожающими все бактерии. Иммунной системе останется просто макрофагами вычищать эти мертвые поля, а пациенту — ждать, пока легкие очистятся.
Но и антибиотики не дают стопроцентной гарантии от ОРДС. Я сам много раз видел подобные ситуации: при интенсивном лечении антибиотиками может разрушиться большое количество бактерий, что приводит к выбросу в кровь большого количества токсинов.
А как это работает в случае с вирусами, когда нет чужеродных клеток?
Есть клетки, зараженные вирусом. Каждый вирус выставляет свои антигены на поверхность клетки, и она становится мишенью для нашей иммунной системы. Иммунная система начинает с этой клеткой бороться, уничтожать ее.
Бывает так, что вирус в легких заразил много клеток, но иммунитет сначала сработал слабо. Тогда в ответ на массивное заражение организм может отреагировать чрезмерно и уничтожить слишком много клеток. От такой «атомной войны» на уровне иммунной системы тоже может развиться ОРДС.
Не совсем понятно, почему при одних вирусах ОРДС возникает чаще, чем при других, но «старые» вирус SARS и вирус птичьего гриппа, и даже в большей степени новый коронавирус способны вызывать такую реакцию.
Вы упоминали, что у вирусной пневмонии другая картина, что это интерстициальная пневмония. А в чем разница?
Легкие состоят из воздушных «мешочков» — альвеол, а между группами этих мешочков находится интерстиций. Это можно сравнить с гроздьями винограда, которые упакованы каждая в отдельном пакете. Если разрезать мандарин, то между дольками мы найдем крупные перегородки, — вот так же и между альвеолами есть это промежуточное интерстициальное пространство.
При бактериальной пневмонии инфильтрат может заполнять альвеолы, а при вирусной он попадает в интерстициальное пространство, и это способно вызвать серьезную дыхательную недостаточность. При этом на рентгене может быть ничего не видно, а на КТ будут какие-то легкие изменения. При коронавирусной пневмонии так и происходит: тяжелая одышка, признаки дыхательной недостаточности — и легкие изменения на компьютерной томографии.
Есть ли какой-то способ остановить сползание в пневмонию на ранних стадиях? В случае с бактериальной инфекцией можно пить антибиотики, а в случае с вирусом?
Это другой случай. Доказанных способов профилактики пневмонии, препаратов для специфической антивирусной терапии в России нет, и ничего порекомендовать мы пока не можем.
Китайцы описали использование хлорохина, антималярийного препарата, который, по их заявлениям, обладает противовирусным эффектом. Но эти данные надо исследовать. Антибиотики профилактически, я думаю, стоит назначать, потому что вторичную бактериальную инфекцию никто не отменял. Но, судя по всему, она не играет большой роли.
Гормоны, похоже, не работают. Противовирусные препараты, скорее всего, тоже не работают, хотя были испробованы разные варианты — и противогриппозные препараты, и препараты от ВИЧ-инфекции. (Подробнее о попытках китайских врачей применять эти и другие препараты читайте в нашем материале «На дне аптечки». — Примечание N + 1.)
Что происходит в крайней ситуации, когда легкие перестают работать? Можно включить аппарат ИВЛ, но при этом необходимо, чтобы сами легкие поглощали кислород. А если они заполнены жидкостью?
Для борьбы с гипоксемией у пациентов есть много разных методов: можно вручную раздуть легкие, можно расправить даже слипшиеся альвеолы. Все это до поры до времени работает. Но, наверное, один из самых лучших на сегодня — ЭКМО, экстракорпоральная мембранная оксигенация.
Мы создаем специальную мембрану, через которую проходит кровь. Мембрана позволяет насыщать кровь кислородом подобно тому, как она насыщается, когда проходит через легкие. То есть мы как бы создаем искусственные легкие, такие жабры.
Это может спасти человека, хотя и не всегда. Буквально в прошлом году закончилось одно из рандомизированных исследований по ЭКМО, и оно не показало снижения риска смерти у пациентов с ОРДС, хотя прежние исследования его показывали. И все же часть пациентов очень быстро выздоравливают после ОРДС, оно не дает стопроцентной летальности.
Вообще надо понимать: когда у пациента настолько критическое состояние, что требуется ЭКМО, то, как правило, ситуация не ограничивается одними легкими. У него развивается полиорганная недостаточность. Мы спасаем легкие, а у него почки отказывают. Спасаем почки — начинается потеря мозга.
А могут ли легкие восстановится, может ли человек вернуться после ЭКМО?
У нас есть стволовые клетки, способные в той или иной степени восстановить легкие. Есть, конечно, определенные «но». Новые легкие вырасти не могут, но эпителий поменяться может, мембрана восстановиться может.
Есть несколько сценариев ОРДС. При благоприятном клетки начинают регенерироваться. Но при неблагоприятном сценарии погибает базальная мембрана и вместо регенерации начинается фиброз, когда вместо клеток начинает расти соединительная ткань. Это не смертельно, но при фиброзе нарушается функция легких за счет того, что теряется архитектура альвеолы, легочной доли.
Но на стадии, когда приходится применять ИВЛ, восстановление здоровья еще возможно?
Возможно, конечно. Согласно статистике, минимум 50 процентов пациентов выживают. В некоторых центрах, я думаю, при суперэкспертизе, суперпроработанных протоколах, смертность составляет не более 20-25 процентов случаев.
Сколько времени человек может прожить на искусственной вентиляции легких?
Этот срок не ограничен — если нет повреждения легких, человек может всю жизнь прожить на аппарате ИВЛ. Но обычно где-то за месяц происходит регенерация.
То есть в отсутствие противовирусных средств в борьбе с вирусной пневмонией мы можем рассчитывать только на собственную иммунную систему? Надеяться, что она вовремя задавит инфекцию и в процессе не убьет своего хозяина?
Да. Но сценарий большинства случаев новой коронавирусной инфекции таков: 80 процентов заболевших переносит ее в легкой форме, 15 процентов — в средне-тяжелой. И в той, и в другой ситуации, как правило, ИВЛ не требуется. И только за счет самых тяжелых случаев — это 5 процентов заболевших — в основном и растет летальность.
Это люди, у которых неправильно — не вовремя или слишком сильно — работает иммунная система?
Судя по всему, дело в возрасте. Дискутируется роль рецепторов к ангиотензину, потому что у гипертоников плотность этих рецепторов в легких больше, а они являются мишенью для вируса — при большом количестве этих рецепторов влияние вируса усиливается. Но это лишь теория, и дискуссия о том, почему гипертоники находятся в группе риска, продолжается. Может быть, это из-за коморбидности, сопутствующих заболеваний, а может быть, действительно, из-за этих рецепторов.
С точки зрения врача, насколько важно знать, инфицирован пациент коронавирусом или нет? Это что-то меняет в практике лечения?
Думаю, что в целом нет. Понятно, что придется принимать всякие эпидемиологические меры. Правильная сортировка и изоляция пациентов очень важны. Но тактику лечения это меняет незначительно.
Получив отрицательный тест на бактериальную инфекцию, мы можем не назначать антибиотики, чтобы снизить нагрузку на организм. Мы можем готовить для пациента аппарат ИВЛ. Ранняя интубация, подключение к аппарату ИВЛ — это один из методов профилактики тяжелого течения ОРДС. Считается, что в этом случае ОРДС течет легче, чем если дать ему несколько дней самостоятельного дыхания.
Что бы вы посоветовали людям, начинающим чувствовать, что у них что-то не то? Когда у них нет высокой температуры, но они покашливают. То ли им сидеть дома, то ли бежать на флюорографию, то ли что-то еще. Как правильно себя вести в этой ситуации?
Если у человека нет факторов риска, связанных с коронавирусной инфекцией, — это возраст 60–65 лет и старше, гипертония, сердечно-сосудистые заболевания, сахарный диабет, ряд других сопутствующих заболеваний, — если это, в общем, здоровый молодой человек и он чувствует себя относительно хорошо, то у него, скорее всего, симптомы будут как при обыкновенной простуде.
Можно поставить в известность поликлинику. Позвонить, сказать: у меня простуда, посоветоваться. Если они скажут приходить — прийти. Но я бы не стал.
Потому что сейчас сидеть дома — это дополнительная мера профилактики распространения инфекции. То есть если человек чувствует себя больным, он должен максимально самоизолироваться. Это самое главное. Я не могу настаивать на том, чтобы все звонили в поликлинику и требовали прихода врача. Потому что ресурсы врачей очень ограниченны, особенно в период эпидемии.
Но правильно будет поставить в известность поликлинику и узнать про красные флаги. Это нарастающая одышка, постоянно высокая температура, слабость, которая не дает передвигаться, мокрота с кровью. Вот эти нехорошие симптомы — повод вызвать «скорую помощь», чтобы ехать в больницу.
Но у 8 из 10, даже у 9 из 10 человек болезнь будет протекать в легкой форме. И надо просто самоизолироваться, стараться никого не заразить, помнить, что большинство заболевших — по китайским данным — это кластеры в семье. Когда в семье заболевает один человек, заболевает вся семья. Изолировать семью сложно, потому что человек заразен еще до появления симптомов. Но, например, если планируются гости, свадьбы, другие семейные мероприятия, лучше отложить их на послеэпидемический порог.
Мыть руки, умывать лицо, минимизировать встречи с людьми, по возможности работать удаленно, не ездить в общественном транспорте, ходить пешком, либо сейчас на велосипеде можно, либо на машине или такси. Не пожимать руки. Просто все рукопожатия вообще прекратить. Ну, и стараться не пользоваться общими вещами, типа общей кружки где-нибудь в офисе. Все должно быть индивидуальное.
Ну и при первых признаках ОРВИ остаться дома и не ходить никуда ни в коем случае, пока не будет получен отрицательный результат на коронавирусную инфекцию.
Текст подготовил Андрей Украинский