Осложнения после перенесенной коронавирусной инфекции той или иной степени тяжести встречаются у многих переболевших. Если доверять данным ВОЗ, то на проблемы со здоровьем жаловался каждый десятый пациент, вне зависимости того, насколько легко или тяжело он переболел. А специалисты из США, выявили более полусотни различных видов осложнений после COVID-19.
Их британские коллеги полагают, что некоторым людям предстоит длительная борьба с постковидным синдромом. Science вообще пугает: «коронавирус творит такие дела, какие не творила ни одна инфекция, известная на данный момент», пишет это научное издание. Хотя стоит отметить, что агрессивно и непредсказуемо ведут себя и другие вирусы. Например, вирус Эбола очень часто становится причиной слепоты.
Согласно данным Уханьского технологического университета, у 66 из 70 переболевших компьютерная томография выявила видимые повреждения легких — фиброзы. Фиброз может стабилизироваться, однако, изменения не проходят полностью. Некоторые ученые отмечают, что процесс восстановления может занять до 15 лет.
Коронавирус также ударил по сосудам и сердцу. Он, в частности, является одной из причин вирусного миокардита, что приводит к аритмии, нарушает циркуляцию крови и вызывает одышку. Изменения прослеживаются и в крови — исследования, которые проводились в Сингапуре, показали, что практически у половины умерших от ковида пациентов был тромбоз глубоких вен и тромбоэмболия легочной артерии. Кроме того, даже после выздоровления у пациентов сохраняется высокий риск возникновения инсультов и инфарктов.
И это ещё не всё. Примерно у трети пациентов, переболевших коронавирусной инфекцией, наблюдались неврологические симптомы: головокружение, головная боль, а также когнитивные расстройства. Некоторые пациенты начали жаловаться на хронические головные боли. А у кого-то начались проблемы с суставами.
Действительно ли в проблемах со здоровьем после пандемии виноват коронавирус, или люди уже начали себя «накручивать» и ждать, где что заболит? Доктор медицинских наук, профессор, академик РАЕН Игорь Гундаров считает, что однозначного вывода тут сделать не возможно.
— В наше время бывает всякое, в том числе и в медицине. Все бывает совершенно неожиданно, не так, как прогнозировали. С одной стороны, не исключено, что имеет место паника, страх. С другой — не очень понятно, отчего такие осложнения, точно ли именно коронавирус в этом виноват.
Кроме того, нет прозрачной статистики, насколько случаев тех или иных заболеваний стало больше, чем было 5 лет тому назад. Кроме того, одновременно с коронавирусом ходили вирусы гриппа, парагриппа, были и другие заболевания. Также нет адекватной статистики по вакцинации. Если говорить по-серьёзному, вообще не понятно, что это такое было. А теперь пытаться что-то анализировать бессмысленно. Проще уж к гадалке сходить, погадать на кофейной гуще.
«СП»: А как получилось, что статистика нормально не велась?
— Известно же, что в мутной воде легче ловить рыбку. Если навести порядок, можно потереть большие деньги, а так все списывается на коронавирус. И поэтому реальная картина никого не интересует. Я вот предлагал создать независимый экспертный совет, в который входили бы эпидемиологи. Но этого не сделали.
Понаоткрывали штабов: федеральных, региональных, городских — но в их руководстве, как правило, не было эпидемиологов, вирусологов, инфекционистов. В результате мы получили полный хаос. В начале — случайный, а потом — целенаправленно раздуваемый в коммерческих интересах.
«СП»: ВОЗ недавно опубликовала свою аналитику: специалисты проанализировали истории болезни пациентов, которые в обязательном порядке присылались разными странами в эту организацию. И было выявлено, что практически всегда больным назначались антибиотики, которые, как известно, на вирусы не действуют. Соответственно, пациентом с коронавирусной инфекцией они были попросту не нужны. Почему это же это делалось?
— Действительно, эти препараты были бесполезны. Но врачей просто запугали. Были стандарты, были протоколы лечения. Если ты нарушаешь, тебя наказывают. То есть врач понимает, что пациенту нужно другое лечение, но он знает, что, если не будет следовать протоколу, его уволят. Так во всём мире. Я знаю случаи, когда участковые врачи назначают три-четыре-пять препаратов (в поликлиниках теперь всё под запись, кстати), потом выходят в коридор и говорят: нет, вы это, пожалуйста, не принимайте, я это выписываю, потому что должна была, а лечиться вам нужно, вот так — то, и так-то.
«СП»: А как же тогда индивидуальный подход к пациенту?
— Современной медицине плевать на ваши индивидуальные особенности. У врача есть протокол, есть стандарт. И он обязан делать то, что от него требуют. Если врач видит, что лечение по стандарту ухудшает состояния пациента, но продолжает следовать протоколу и пациент, в конечном итоге, умирает, то претензий к врачу не будет.
А вот если, не дай бог, не по стандарту что-то сделать, тогда будут осложнения юридические. Поэтому, если серьезно подходить, то нужно менять всю систему оказания медицинской помощи, которые сейчас существуют и у нас, на Западе. Нынешняя модель заточена на то, что, чем тяжелее ситуация, тем больше выделяется денег.
«СП»: — В каком направлении тогда нужно эту систему изменять?
— Сейчас решает, какие процедуры нужно делать, а какие — нет, Фонд обязательного медицинского страхования. Он хозяин. Потому что он распоряжается деньгами. Если врач будет делать назначения не по стандарту, прописанному ФОМС, то ему просто не заплатят. Поэтому в стационарах у пациентов с кашлем не брали мокроту на посев, чтобы подобрать нужный антибиотик. Потому что ФОМС не включил это в протокол.
А деньги-то в ФОМС перечисляют работодатели из фонда заработной платы. То есть — из нашего с вами кармана.
Раньше в минздраве был финансовый отдел, который распределял деньги, были тарифные сетки оплаты труда врачей, тогда, кстати, главврачи не получали в десять раз больше хирурга или анестезиолога, и не оплачивалась каждая процедура отдельно. И врачу незачем было назначать ненужные, но дорогостоящие процедуры. И бояться назначить то, чего нет в протоколе.
Сравните: в советские годы было полтора-два процента кесаревых сечений. Сейчас — 40−45 процентов. В чём причина? Возможно в том, что неосложнённые роды стоят, положим, единицу, а осложнённые, да еще с кесаревым сечением — пять единиц. И врачи в ряде случаев уговаривают роженицу на кесарево, хотя к этому показаний нет.
Вот что делает эта система, заимствованная на Западе. Советскую систему здравоохранения нужно было не ломать, а немного модернизировать, разрешили бы платные медицинские услуги, частные клиники, если очень уж хотелось. Но на этом надо было остановиться, считает академик Гундаров.
Но вернёмся к тому, с чего начали — к постковидным проблемам со здоровьем. Иногда они проявляются в течение двух недель после выздоровления, но в ряде случаев они носят отсроченный характер. Поэтому важно не дожидаясь ухудшения самочувствия пройти диспансерное обследование. Оно в любом случае не повредит. Но если появились какие-то отклонения, то их можно будет выявить ещё на доклинической стадии процесса.
Для перенесших COVID-19 предусмотрена углубленная двухэтапная диспансеризация. На первом этапе к стандартному набору процедур, которые предусмотрены при обычной плановой диспансеризации, добавят следующие исследования:
-
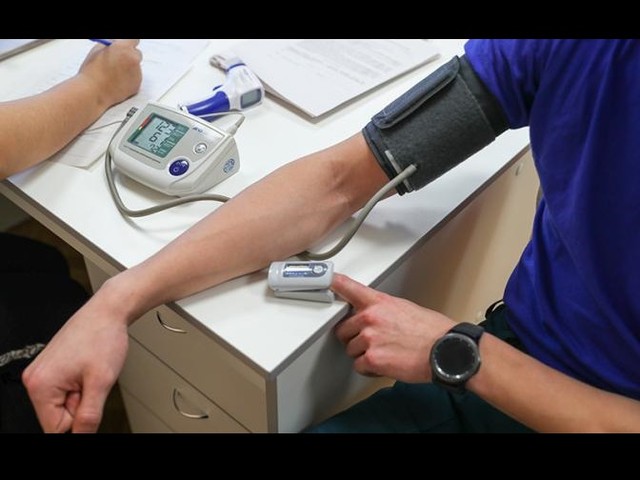
Измерение сатурации — уровня кислорода в крови;
-
Тест с шестиминутной ходьбой для измерения максимального расстояния, которое человек может за это время пройти в удобном для него темпе;
-
Спирометрию — оценку объема воздуха, проходящего через легкие;
-
Общий и биохимический анализ крови для оценки общего состояния организма;
-
Анализ крови на D-димер, чтобы выявить признаки тромбообразования;
-
Рентген легких.
На втором этапе врач при необходимости может назначить дополнительные обследования — КТ легких или эхокардиографию.
Обратите внимание, дополнительные обследования могут и не понадобиться.
И — главное: всё-таки нужно дойти до поликлиники и пройти обследование. Хотя бы затем, чтобы не строить догадок относительно диагноза.
Вера Жердева